ESPONDILOARTROPATIA (ESPONDILITIS ANQUILOSANTE)
GUÍA INFORMATIVA PARA PACIENTES
Dr. Antonio Ponce Vargas. Presidente de Liga Reumatológica Andaluza. Servicio de Reumatología. Hospital Regional Universitario Carlos Haya de Málaga.
1. ¿QUÉ SON LAS ESPONDILOARTROPATÍAS?
El término de espondiloartropatia es sinónimo de artropatía seronegativa, es decir, son enfermedades que tienen en común el tener el tener el factor reumatoide negativo. Se engloban bajo este término a un conjunto de enfermedades (Espondilitis Anquilosante, Artritis psoriásica, Artritis reactivas, Artritis asociadas a la enfermedad inflamatoria intestinal –Enfermedad de Crhon y Colitis ulcerosa-, Espondiloartropatías indiferenciadas y algunos subtipos de Artritis crónica juvenil, y el síndrome SAPHO) que tienen en común la afectación de la columna vertebral, agregación familiar y se encuentran asociadas al antígeno HLA B27.
Estas enfermedades afectan principalmente a la columna vertebral, pero también a articulaciones periféricas, los lugares de unión de los tendones al hueso (entensis), la piel, aparato digestivo, aparato urinario, los ojos y sistema cardiovascular.
La enfermedad más representativa de todo este grupo de enfermedades, es la Espondilitis Anquilosante.
1.1. ¿Que es el HLA B27 y como se produce la enfermedad?
 Los Antígenos Leucocitarios Humanos – abreviados HLA- son antígenos que se encuentran en la superficie de las células del organismo, y principalmente en los leucocitos. Estas moléculas intervienen en los procesos de reconocimiento de estructuras propias o ajenas. Ese conjunto de moléculas son trasmitidas de padres a hijos constituye el sistema también llamado de histocompatibilidad , que tiene especial importancia en el caso de los transplantes y la frecuencia de enfermedades autoinmunes como el lupus eritematoso sistémico, la espondilitis anquilosante o la celiaquia.
Los Antígenos Leucocitarios Humanos – abreviados HLA- son antígenos que se encuentran en la superficie de las células del organismo, y principalmente en los leucocitos. Estas moléculas intervienen en los procesos de reconocimiento de estructuras propias o ajenas. Ese conjunto de moléculas son trasmitidas de padres a hijos constituye el sistema también llamado de histocompatibilidad , que tiene especial importancia en el caso de los transplantes y la frecuencia de enfermedades autoinmunes como el lupus eritematoso sistémico, la espondilitis anquilosante o la celiaquia.
Las personas que tienen en sus glóbulos blancos el antígeno HLA B27 poseen un riesgo mayor de padecer espondiloartropatías (entre tres o cuatro veces superior al de los que no son portadores de este gen). En nuestro país se calcula que entre el 6 y el 8% de la población tienen esta característica. Sin embargo, no todas las personas que presentan el HLA B27 activado van a desarrollar la enfermedad, hay otros factores medioambientales (bacterias, virus, etc. ) que la desencadenan a edades tempranas. Alrededor del 90 % de las personas con espondilitis, presentan HLA B27 positivo (no al revés, es decir, no todas las personas con HLA B27 van a presentar la enfermedad). El HLA B27 fue descubierto hace unos 30 años y se transmite por herencia. Posee variante importante, alguna de las cuales se asocian con la enfermedad y otras no.
1.2. ¿Cuál es el riesgo que mi hijo desarrolle la enfermedad?.
 El HLA B27 está presente en el 90% de los pacientes con Espondilitis Anquilosante, y entre 7-8% de la población sana.De cada 1.000 pacientes solo 70 son HLA B27 (+).
El HLA B27 está presente en el 90% de los pacientes con Espondilitis Anquilosante, y entre 7-8% de la población sana.De cada 1.000 pacientes solo 70 son HLA B27 (+).
Solo el 2% de los HLA B27 (+) desarrollan la enfermedad
Este porcentaje sube al 20% si un familiar cercano padece de Espondilitis Anquilosante, es decir, 1 de cada 5 hijos que Vd. Tenga.
1.3. ¿Cuál es la frecuencia en la población?
 Frecuencia: 0,1-0,2% de la población. (2-10 casos/1000 habitantes).95% de los afectados son de raza blanca
Frecuencia: 0,1-0,2% de la población. (2-10 casos/1000 habitantes).95% de los afectados son de raza blanca
Los hombres la padecen 2 ó 3 veces más que mujeres.
2. ¿COMO SE ESTABLECE EL DIAGNÓSTICO DE ESPONDILOARTROPATIA?
 Los criterios diagnósticos de este grupo de enfermedades son: La presencia de dolor lumbar de más de 3 meses de evolución (Este dolor es de predominio nocturno, mejora con el ejercicio y la toma de antinflamatorios, tiene un comienzo insidioso, y, se acompaña de rigidez o dificultad para moverse por la mañana y afecta preferentemente a personas menores de 45 años.
Los criterios diagnósticos de este grupo de enfermedades son: La presencia de dolor lumbar de más de 3 meses de evolución (Este dolor es de predominio nocturno, mejora con el ejercicio y la toma de antinflamatorios, tiene un comienzo insidioso, y, se acompaña de rigidez o dificultad para moverse por la mañana y afecta preferentemente a personas menores de 45 años.
Junto a ello es necesario de tener al menos uno de los siguientes criterios: 1.Tener algún familiar de primer grado afecto de alguna de las siguientes patologías: Espondilitis anquilosante, psoriasis, uveitis anterior, artritis reactiva o enfermedad inflamatoria intestinal.
2. Padecer de alguna de las siguientes enfermedades: Psoriasis, enfermedad inflamatoria intestinal crónica (Crhon o colitis ulcerosa).
3. O tener además del dolor lumbar: Dolor alternante en nalgas, entensopatía o sacroilitis radiológica.
3. ¿QUÉ ES LA ESPONDILITIS ANQUILOSANTE
Es la enfermedad más importante y representativa del grupo de las espondiloartropatías. Es una enfermedad inflamatoria crónica que afecta a las articulaciones sacroiliacas, las articulaciones de la columna vertebral y también puede afectar articulaciones periféricas como la cadera. La enfermedad se caracteriza por su tendencia a la anquilosis (soldadura de todas las articulaciones de la columna) lo que conduce a una pérdida de la movilidad de toda la columna, y la expansión de la caja torácica.
3.1. ¿Cuáles son las manifestaciones de la espondilitis?
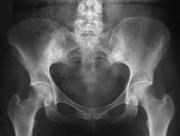
- Dolor vertebral (inicialmente lumbago): de predominio nocturno
- Dolor sacroiliaco: Dolor en el cuadrante supero interno de las nalgas con irradiación hacia la raíz posterior de las piernas.
- Artritis periféricas: Se puede afectar pocas articulaciones, principalmente las de las extremidades inferiores: caderas, rodillas, pies.
- Dolor torácico: A nivel del área anterior del toráx. Puede confundirse con dolor de origen cardiaco. Se incrementa con la tos, el estornudo y los movimientos amplios respiratorios.
- Dolor en las entensis: Dolor en los talones (plantar o en el tendón de Aquiles).
- Manifestaciones extrarticulares más frecuentes:
- Uveítis (ojo rojo, recidivante, y unilateral)
- Aortitis: Inflamación de la raíz de arteria aórta, provocando insuficiencia aórtica y alteraciones en la conducción del ritmo cardiaco.
- Enfermedad Pulmonar: Fibrosis de lóbulos pulmonares superiores y déficit de la movilidad de la caja torácica.
- Enteropatia: Incremento de la permeabilidad intestinal debido a la inflamación intestinal subclínica.
- Osteoporosis: Se encuentra en relación con la actividad inflamatoria de la enfermedad.
3.2 ¿Cuál es la evolución de la enfermedad y el pronóstico?
 Su evolución es lenta y crónica. Alternando periodos asintomáticos con periodos inflamatorios.Son factores de mal pronóstico:
Su evolución es lenta y crónica. Alternando periodos asintomáticos con periodos inflamatorios.Son factores de mal pronóstico:
- El comienzo de la enfermedad antes de los 16 años
- La afectación severa durante los primeros 10 años de la enfermedad.
- La escasa respuesta al tratamiento con antinflamatorios.
Se mejora mucho el pronóstico cuando se realiza un diagnóstico precoz de la enfermedad y se instaura un tratamiento eficaz enfocado al control inflamatorio y sintomático de la enfermedad.
En un 50% de los pacientes llegan a la anquilosis de toda la columna, adoptando corporalmente una actitud de “esquiador”.
En un 20% de los casos, la afectación tanto en la columna como en articulaciones periféricas es severa.
En un 80% tienen una capacidad funcional aceptable.
4. ¿DE QUE TRATAMIENTOS DISPONEMOS?

MEDIDAS GENERALES:
- Natación y ejercicios en piscina climatizada
- Evitar deportes bruscos.
- Posturas correctas.
TRATAMIENTO FARMACOLÓGICO:
- AINEs: Indometacina
- Infiltraciones locales
- Sulfasalazina
- Metotrexato
- Tratamiento biológico:
- Infliximab (Remicade®)
- Etanercept (Enbrel®).
- Adalimumab (Humira®).
4.1. ¿Cuáles son los objetivos del tratamiento?
- Mejorar de los síntomas.
- Modificar de los cambios estructurales que provoca la enfermedad.
- Mejorar la osteoporosis asociada.
5. ¿CUANDO ESTÁ INDICADO EL TRATAMIENTO BIOLÓGICO?
Cuando persiste la actividad de la enfermedad:
- Inflamación articular,
- Dolor de ritmo inflamatorio
- Elevación de VSG y/o PCR,
- Índices de actividad (BASFI, BASDAI,
A pesar de un tratamiento adecuado
- AINE (Indometacina, Fenilbutazona y Diclofenaco), a dosis plenas al menos 3 meses.
- Inductores de remisión (Sulfasalazina o Metotrexato) habiendo llegado a dosis máximas, durante 3 ó 4 meses.
5.1. ¿Qué tratamiento biológico utilizar?
- No existen estudios que demuestren diferencias entre unos y otros.
- La elección del anti-TNF depende:
Experiencia clínica del médico
Preferencias del paciente
Vía de administración y costes.
- La falta de respuesta de un fármaco no implica ineficacia de otro.
5.2. ¿Qué efectos secundarios tienen?
 DERIVADOS DE LA VIA DE ADMINISTRACIÓN
DERIVADOS DE LA VIA DE ADMINISTRACIÓN
- Reacciones a la infusión: Alergias, Hipotensión arterial.
- Autoanticuerpos (ANA) y lupus-like.
RIESGOS SISTÉMICOS
Infecciones más frecuentes: vías respiratorias altas
Otras:
- Neumonía, bronquitis, TBC
- Infecciones urinarias, pielonefritis.
- Artritis séptica, osteomielitis, septicemia.
- Celulitis, abscesos abdominales, psoas…
- Herpes zoster.
5.3. ¿Otros riesgos… Infecciones?
 Con el tratamiento biológico se incrementa el número de casos de tuberculosis.
Con el tratamiento biológico se incrementa el número de casos de tuberculosis.
Antes de iniciar una terapia biológica se de constatar que:
1. No exista infección tuberculosa, esta haya sido mal tratada en el pasado o de que no exista una tuberculosis activa. Para ello se debe realizar
a) Test de Mantoux y el efecto booster sean negativos
(induración menor de 5 mm de diámetro a las 48-72 h.)
b) Radiología de tórax sin signos de TBC (tuberculosis).
2. No existan otras infecciones latentes (hepatitis).
5.4. ¿Otros riesgos más infrecuentes

- Insuficiencia cardiaca grado I-II: En estos casos es necesario realizar Ecocardiograma, al objeto de valorar la Fracción de Eyección. Si esta es menor del 50% podría utilizarse anti-TNF con vigilancia estrecha.
- Insuficiencia cardiaca grado III-IV: Esta Contraindicado este tipo de tratamiento por el riesgo de muerte súbita y fracaso cardiaco.
- Los pacientes con antecedentes familiares de Esclerosis Múltiple deben de advertirlo. Igualmente, deben comunicar al reumatólogo cualquier síntoma o signo del sistema nervioso (pérdida de visión, alteraciones sensibilidad, etc.) al objeto de descartar enfermedad desmielinizantes
5.5. Cuando están contraindicados?
En general el tratamiento biológico es eficaz y seguro siempre que minimicemos riesgos con las medidas preventivas adecuadas.
Esta contraindicado
- Infección activa en cualquier localización.
- Artritis séptica en el último año
- Infección sobre prótesis articular.
- Insuficiencia cardiaca avanzada (grados III o IV)
- Enfermedad desmielinizante (Esclerosis Múltiple)
- Tumor maligno
- Activo o
- Antecedente de menos de 5 ó 10 años antes.
- Linfoma, leucemia y Enfermedad proliferativas sanguíneas.
5.6. ¿Puede ponerme este tratamiento durante el embarazo?

Durante la administración de estos tratamientos se debe:
- Evitar embarazo y la lactancia
- Se debe procurar suspenderlo 6 meses antes de la gestación, y si se produce embarazo durante el tratamiento, suspender.
5.7. ¿Me puedo o debo vacunar?

- Están contraindicadas las vacunas vivas atenuadas: Sarampión y Rubéola (triple vírica), Varicela, Polio oral, Gripe (no SAS), Tuberculosis y Fiebre amarilla.
- Es aconsejable que Vd. Se vacune de:
- Neumococo: 2 semanas antes de iniciar el tratamiento anti-TNF, con recuerdos cada 2 ó 5 años en menores de 65 años.
- Gripe (inactivada): Antes de iniciar anti-TNF, con recuerdos amuales.
- Si no se puede vacunar se puede administrar gammaglobulina
5.8. ¿Me puedo operar con este tratamiento?
 Se aconseja utilizar Antibioterapia profiláctica previa y posterior a cirugía.
Se aconseja utilizar Antibioterapia profiláctica previa y posterior a cirugía.
- Cirugía menor: Instrumentación (artroscopia, dentaria, urinaria…): profilaxis antibiótica 1 hora antes y 2 h después.
- Suspender anti-TNF 2 semanas antes de la intervención de cirugía mayor (anestesia general) y no reanudar hasta 2 semanas después de la intervención quirúrgica.
6. ¿CUALES SON LAS RECOMENDACIONES POSTURALES Y GENERALES MÁS RECOMENDABLES PARA MI ENFERMEDAD?
En general, cuando haga ejercicio, no lo haga si este le provoca dolor. Por el mismo motivo no los haga durante las fases agudas de la enfermedad. Evite pasar mucho tiempo en la misma postura. Si Vd. fuma es fundamental que abandone este hábito. La enfermedad afecta a las articulaciones del tórax por lo que puede haber una disminución en la expansión de los movimientos respiratorios, si fuma: se favorecerán bronquitis, elevaciones de la concentración de hemoblogina, tendrá un mayor riesgo de infarto y se cansara fácilmente ante mínimas actividades.
6.1. Específicas para el raquis cervical:
- No duerma con almohadas excesivamente altas y duras.
- Evite transportar grandes pesos en los brazos.
- En caso de esguince cervical o la existencia de hernias es recomendable el uso de collarín cervical cuando utilice medios de transporte, hasta la resolución del proceso.
6.2. Específicas para el raquis dorsal:
- Evitar esfuerzos que impliquen torsión de la columna.
- Cuide las posturas en general, principalmente al entrar y salir del coche.
- En caso de enfermedad o de dolor en zona dorsal deportes como el golf pueden serle perjudiciales.
- Si padece de osteoporosis grave los ejercicios abdominales pueden ser perjudiciales.
- Mantenga la espalda recta.
- Siéntese en sillas con brazos y respaldo alto y firme, con la zona lumbar bien apoyada.
- La natación es aconsejable, fundamentalmente en espalda y croll.
6.3. Específicas para el raquis dorsal:
- Evite levantar pesos. Si ha de hacerlo no doble la espalda y flexione caderas y rodillas y acérquelo lo más posible al cuerpo.
- Planche sentada y si es de pie use un taburete de 20 cm para apoyar un pie.
- Evite el uso de calzado de tacón alto, aunque es beneficioso hasta 4 cm. de tacón. No utilice zuecos.
- La natación es aconsejable, fundamentalmente en espalda y croll. Los ejercicios en agua (aqua-gym) pueden ser beneficiosos.
- Pasee diariamente con calzado cómodo.
- No abuse de las fajas ortopédicas.
7. ¿CUALES SON LOS DEPORTES Y EJERCICIOS MÁS RECOMENDABLES?
Los mejores ejercicios para los pacientes con espondilitis son los de movilización del raquis lumbar, torácico y cervical, ejercicios que movilicen caderas y hombros, y ejercicios respiratorios. Debe evitar los deportes de impacto o violentos.
Cuando se encuentre muy rígido, antes de hacer ejercicio comience con un baño caliente. Esto le mejorara el dolor y le relajara muscularmente.
Los ejercicios se pueden hacer en grupo (salas de rehabilitación, fisioterapia, gimnasios, piscinas, etc.) o en su propio domicilio. Quizás le convenga aprender la realización de los mismos en grupo para posteriormente hacerlos en su domicilio de forma reglada y con mayor comodidad.
Los ejercicios mejoran el dolor, la rigidez, la movilidad de la columna vertebral y es estado físico. Con ellos tendrá una mayor sensación de bienestar general. Sume ejercicios físicos (entrenamiento, ejercicios aeróbicos, actividades deportivas, y estiramiento) a los que pueda realizar en balnearios (hidroterapia), se sumaran los efectos beneficiosos.
La fisioterapia es un tratamiento importante para la EA porque mantiene o mejora el movimiento de la columna vertebral, mejora el estado físico y disminuye el dolor.
Artículo realizado por : Dr. Antonio Ponce Vargas
Fecha del Artículo : 18 de Febrero de 2008
RESERVE SU CITA
Número de Teléfono: 952 227 228 / 637 528 409
Fax: 951 944 108
Email: doctorponce@doctorponce.com

