
Un CASO CLÍNICO, por Videoconsulta.
Consulta realizada mediante telemedicina con consentimiento expreso del paciente, dada la limitación para desplazamientos y tiempos de la crisis sanitaria por pandemia de Coronavirus. en España en octubre/2020. Nuestro Servicio de Telereumatología había empezado a dar Servicio en Marzo del 2020.
HISTORIA CLÍNICA
Motivo de consulta.
Varón de 67 años. Antecedentes gotosos. Gota bien controlada hasta mayo/20 que inicio gonartritis que le limitaba para deambulación, requiriendo servicios de urgencias en Oct. Consulta en estos momentos por cervicalgia con irradiación a miembro superior derecho, antebrazo, 4-5º dedo. Dolor de características neuropáticas acompañado de disestesias y hormigueos en territorio C6-C7 derecho. Desde hace 2 semanas inició tratamiento con Prednisona 30 mg con descenso rápido y en el momento actual toma 10 mg. En su evolución después de iniciar tratamiento, persiste dolor con limitación a la movilidad de hombro izqdo., con postura antiálgicos.
No se disponen de pruebas complementarias.
Antecedentes sociales y profesionales.
Casado. Jubilado. Vida sedentaria.
Antecedentes personales.
Factores de riesgo cardiovascular: Exfumador desde hace 10 años. HTA. Cardiopatía hipertensiva. Insuficiencia renal crónica. Hiperuricemia. Gota. Dislipemia. Hernia de hiato. Esteatosis hepática. Pólipos colónicos. Artrosis de rodilla.
Tratamientos activos: Prednisona 10 mg, Metamizol, Paracetamol, Adolonta 100mg/d. Losartan 50, Masdil 120. Alopurinol 300, Eczetimida 10.
Auto Exploración (dirigida).
Prostrado en cama desde hace 3 semanas. Buena movilidad de hombro, sin limitaciones a la abducción y rotación interna durante la exploración dirigida. Limitación a los movimientos activos del cuello. No signos inflamatorios, ni dolor articular sugerentes de sinovitis activa a ningún nivel. Llama la atención la facies del paciente, su mirada, que al solicitar el acercamiento de la cámara se aprecia:
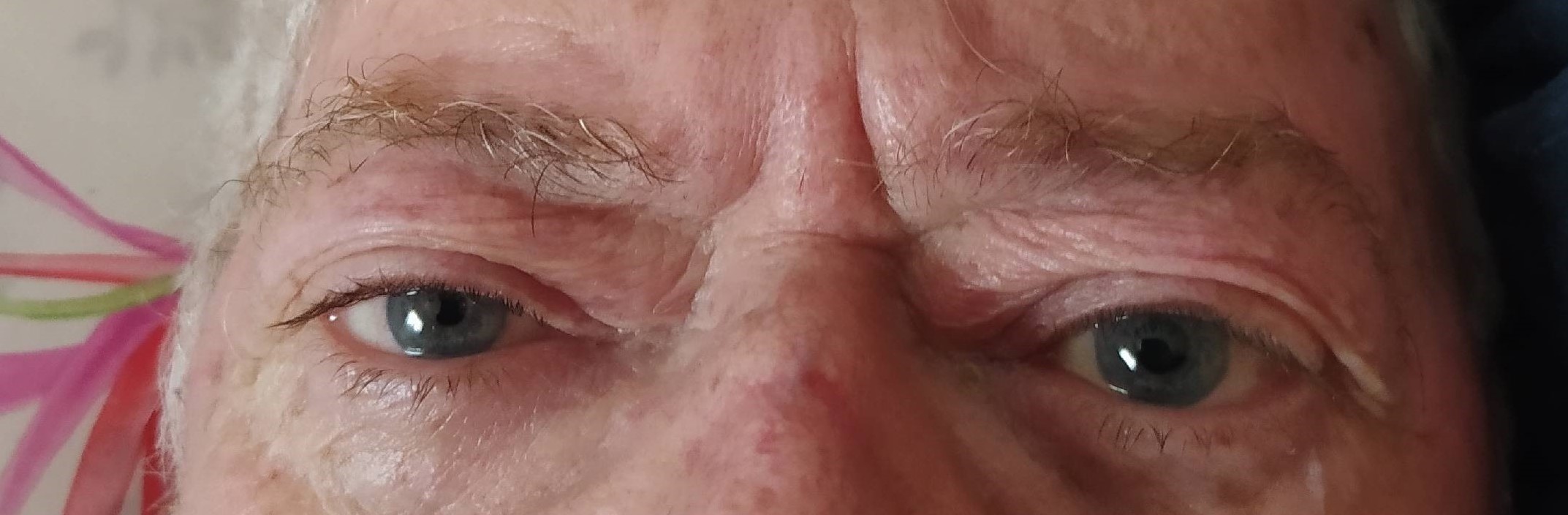
Ligera ptosis palpebral izqda. que cubre tercio superior del iris, miosis y enoftalmos ipsilaterales.
APROXIMACIÓN DIAGNÓSTICA
- SOSPECHA DE SÍNDROME DE PANCOAST CON AFECTACIÓN DEL PLEXO BRAQUIAL INFERIOR Y CADENA PARAGANGLIONAR PARAVERTEBRAL: OMALGIA IZQDA Y CERVICOBRAQUIALGIA EN TERRITORIO C5-C7. SÍNDROME DE CLAUDIO-BERNARD-HORNER.
- Factores de riesgo cardiovascular: Obesidad, HTA, Dislipemia, Gota, Ateromatosis,
- Espondilosis cervical. Hiperostosis idiopática difusa dorsal.
TRATAMIENTO
Se pautaron Medidas generales para Cervicalgias. Posturales y físicas sobre cuello. Control de factores de riesgo cardiovascular. Evitar el estreñimiento. Farmacológicamente se pauta analgesia con Tapentadol y relajantes musculares.
Dada la situación sanitaria por la pandemia y los síntomas por los que consultaba, se le recomendó acudir al área de urgencias hospitalaria para derivación Servicio de Oncología y realizar pruebas diagnósticas de imagen que confirmaran o descartaran el diagnóstico.
EVOLUCIÓN
Con el informe facilitado, el paciente acude a urgencias (llenas de pacientes COVID), requiriendo Atención ante el diagnóstico emitido. El paciente se le solicitan inicialmente:
- ANALÍTICAS: Leucocitosis: 17360, Plaquetas: 443000. FG; 53. Cr: 1,38, FG: 56, PCR: 85 mg/dl, a pesar del tratamiento con Corticoides.
- TORÁX-RAQUIS DORSAL: Elongación cayado aórtico con calcificaciones ateromatosas en su interior. Cambios degenerativos espondilodiscartrosicos paravertebrales derechos con tendencia a coalescer formando puentes óseos principalmente en últimos segmentos dorsales (Hiperostosis idiopática dorsal). Mínima desviación paratraqueal derecha. Aumento de densidad no homogénea en ápex pulmonar izqdo. asimétrica con respecto al ápex contralateral.
- RADIOLOGÍA: Raquis Cervical: Rectificación de la lordosis fisiológica. Espondilosis anterior de cuerpos vertebrales. MSI: Sin hallazgos patológicos.

El paciente quedo ingresado para estudio y en planta se solicitaron:
- TAC TORAX: Ganglios linfáticos paratraqueales. Imágenes nodulares en hilio y broncopulmonares compatibles con adenopatías necrosadas. Condensación parenquimatosa en lóbulo inferior derecho compatible con neoformación pulmonar primari Hemangioma hepático en LHD. Diverticulosis pancolónica. Imágenes líticas de aspecto metastásico a nivel de cuerpo vertebral de L1
- RMN CERVICAL: Afectación metastásica múltiple en cuerpos vertebrales desde D1 a D4 con afectación de elementos posteriores y partes blandas. Fx aplastamiento completa con severa pérdida de altura de D1 que provoca una estenosis moderada-severa del cordón medular. Severa estenosis foraminal C7-D2. Edema muscula r paravertebral. Anterolistesis degenerativa C5-C6 grado I
- BIOPSIA ÓSEA: Se realiza BAG por TC de masa de partes blandas en la apófisis transversa de D1. Metastásis óseas de etiología pulmonar que afectan D1-D4, Fx patológica de D1 con masa de partes blandas epidural e infiltración de elementos posteriores con masa de partes blandas en apófisis transversa izquierda.
- ANATOMÍA PATOLÓGICA: Carcinoma escamoso de origen pulmonar
Durante el ingreso hospitalario el paciente tuvo un episodio de diverticulitis aguda perforada con peritonitis fecaloidea generalizada. En el control de la misma se practicó una sigmodectomia tipo Hartmann. En el Cultivo de líquido peritoneal se objetivo como agente causal: E. coli que era sensible a Imipenen, Piperacilina. Tazobactan, Cefuroxima. El paciente fue tratado con Cefuroxima.
- TAC ABDOMEN-PELVIS (05/01/21): Neumoperitoneo. Divertículos. Derrame pleural bilateral leve. Adenopatías necróticas hiliares. Hernia inguinal indirecta bilateral.
El paciente fue derivado a Oncología. Presentaba en esos momentos pérdida de fuerzas en miembros superiores (Fuerza 2/5 izqdo. y 4/5 dcho.), parestesias y fasciculaciones con episodios sincopales de dolor. Dolor lacinante a la presión. Edema facial.
Recibió tratamiento con Radioterapia paliativa a nivel de cuerpos vertebrales.
COMENTARIOS.DISCUSIÓN.
Muchas patologías reumáticas, incluida el caso aquí presentado, precisan de una visita presencial. Sin embargo, y como demuestra este caso: “Siempre es mejor una videoconsulta, que una presencial no materializada por distintas circunstancias” (lista de espera, ámbito geográfico, incapacidad para el desplazamiento, segunda opinión etc.)
Uno de los inconvenientes de la Videoconsultas es la imposibilidad de una exploración (Aunque siempre queda la auto-exploración del paciente dirigido).
Las ventajas de comodidad, ahorro en tiempo y desplazamiento de la videoconsulta hay que enfrentarlas al inconveniente de ausencia física, que nos impide oler, palpar, auscultar, tomar la tensión o el ecógrafo.

Este inconveniente debe compensarse con una buena anamnesis, observación, una mirada atenta y el ojo clínico.
El caso aquí presentado, no es frecuente en la consulta de Reumatología. En mi actividad profesional, tan sola he tenido 3 casos (incluido este). Son casos que requieren una mejor valoración mediante visita.
En este caso nos llamó la atención la mirada y el síndrome de Horner que presentaba el paciente, así como sus antecedentes personales, nos orientaba el diagnóstico de origen neoplásico, y que estaba provocando una compresión medular alta a nivel D1-D4.
Se objetivaron en el paciente otras metástasis óseas y viscerales de carcinoma escamoso de origen pulmonar.
La TeleReumatología, nos ha supuesto una nueva exigencia de aprendizaje, formación y adaptación a la nueva realidad. Su puesta en marcha requiere de los mismos estándares de calidad, exigencias legales, éticas y deontológicas que una visita presencial reglada.
Doctorponce cumple la Normativa recomendadas en Telemedicina en la Asamblea General de la AMM, Copenhague en octubre 2018.

RESERVE SU CITA
Número de Teléfono: 952 227 228 / 637 528 409
Fax: 951 944 108
Email: doctorponce@doctorponce.com


