 La similitud del nombre de Polimialgia (PMR) con el de Fibromialgia, hace que a veces el paciente confunda una y otra enfermedad, aunque nada tengan que ver.
La similitud del nombre de Polimialgia (PMR) con el de Fibromialgia, hace que a veces el paciente confunda una y otra enfermedad, aunque nada tengan que ver.
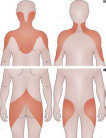
La polimialgia reumática es una enfermedad inflamatoria crónica habitualmente diagnóstica en personas mayores de 50 años, que presentan dolor simétrico, de predominio nocturno, a nivel de las masas musculares de miembros superiores e inferiores, cintura escapular y pelviana (<Ver Fig<.), lo que provoca una gran limitación en actividades de la vida diaria, y dependencia de otras personas.
Con frecuencia se acompaña de fiebre, astenia, anorexia, pérdida de peso y malestar general, a consecuencia de la activación del sistema inmunitario que inicia una respuesta inflamatoria sistémica. Los macrófagos circulantes activados reclutan a la IL-1 e IL-6, que producen una reacción multiorgánica que incluye afectación hepática (elevación de la fosfatasa alcalina, proteína C reactiva, fibrinógeno, etc.), hematológica (anemia, leucocitosis y trombocitosis) y del sistema nervioso central (fiebre, mialgias, anorexia, etc.).
En algunos casos, se acompaña de inflamación articular (muñecas, rodillas y tobillos) y tumefacción difusa de dorso de manos y pies. El diagnóstico se basa fundamentalmente en el cuadro clínico, las pruebas analíticas y la respuesta terapéutica a los corticosteroides.
Actualmente, hay una amplia heterogeneidad en los criterios de clasificación de la PMR (Criterios de Bird, Jones y Hazleman, Hunder, Healey, Nobunaga). Su tratamiento es muy variable. No hay acuerdo en la dosis inicial de prednisona al inicio del tratamiento o la duración del mismo, las estrategias de disminución de dosis, y el uso de fármacos modificadores de la enfermedad.
 Como principio General, se recomienda: Realizar un correcto diagnóstico diferencial, disponer de datos básicos de laboratorio, considerar las comorbilidades del paciente, proporcionar una adecuada educación al paciente, compartir las decisiones terapéuticas y la realizar un programa individualizado de ejercicios.
Como principio General, se recomienda: Realizar un correcto diagnóstico diferencial, disponer de datos básicos de laboratorio, considerar las comorbilidades del paciente, proporcionar una adecuada educación al paciente, compartir las decisiones terapéuticas y la realizar un programa individualizado de ejercicios.
En este sentido, la Resonancia de cuerpo entero puede servir para diferenciar distintos patrones de inflamación que permitan distinguir a los pacientes con PMR de los pacientes con artritis reumatoide. El patrón de la PMR es el de una inflamación extracapsular simétrica: adyacente al trocánter mayor, acetábulo, tuberosidad isquiática y/ o sínfisis púbica. (Este patrón se asocia a una buena respuesta a la toma de glucocortioides (factor pronóstico) y una mayor elevación de IL-6 (niveles > 16,8 pg/ml) y PCR. El 75% de los pacientes tiene este patrón.
Se consideran hallazgos atípicos el dolor difuso, la ausencia de rigidez matutina o la ausencia de respuesta a los corticoides.
La dosis de inicio del tratamiento de la PMR es prednisona a dosis de 12.5-25 mg al día o equivalentes. Las dosis requeridas para el control de la enfermedad, no son las mismas que para los casos de PMR asociado a Arteritis de Células gigantes (PMR-ACG), ni se previene esas dosis la arteritis y la posible ceguera. Por lo que es fundamental la exploración en los pacientes con PMR, signos de arteritis, la presencia de síntomas constitucionales y cifras muy elevadas de VSG.
La disminución de dosis debe realizarse de forma individualizada y según la actividad clínica y biológica de la enfermedad. La respuesta al tratamiento en la inmensa mayoría de los casos se produce a las 72 horas de su inicio. Un 45% de los pacientes con PMR no responden de forma adecuada hasta pasadas tres o cuatro semanas de tratamiento. Las reactivaciones son relativamente frecuentes y suelen producirse por debajo de los 5 mg al día.
Se desaconseja el uso de preparados de hierbas chinas, o capsulas de Biqi,
A pesar de que los estudios con metotrexato en PMR no parecen tener la suficiente consistencia y su efecto en la PMR es moderado, se recomienda introducir metotrexato en pacientes con alto riesgo de reactivación, terapia esteroidea prolongada, efectos adversos de los corticoides, comorbilidades o tratamientos concomitantes.
De forma similar, se desaconseja el uso de antagonistas del TNF aunque hay datos preliminares en el que tocilizumab (Anticuerpo contra el receptor de IL6), puede ser útil en los casos refractarios.
BIBLIOGRAFIA
-
Guías clínicas: Aciertos e incertidumbres en el manejo de la polimialgia reumática. González-Gay MA, Llorca J. Nat Rev Rheumatol. 2015 Oct 20. doi: 10.1038/nrrheum.2015.142. [Epubahead of print]
-
Recomendaciones 2015 para el manejo de la polimialgia reumática: colaboración EULAR/ACR. Dejaco C, Singh YP, Perel P, et al. Ann Rheum Dis. 2015 Oct;74:1799-807. doi: 10.1136/annrheumdis-2015-207492.
-
Evidencia actual sobre el tratamiento y los factores pronósticos en la polimialgia reumática: revisión sistemática sobre las recomendaciones EULAR/ACR del manejo de la polimialgia reumática. Dejaco C, Singh YP, Perel P, et al. Ann Rheum Dis. 2015 Oct;74:1808-17. doi: 10.1136/ annrheumdis-2015-207578.
-
MackieSL, Pease CT, Fujuba E, et al. Whole-body MRI of patients with plymyalgia rheumatica identies a distinct subset with complete patient-reported response to glucocorticoids.Ann Rheum Dis. 2015; 74:2188-2192
RESERVE SU CITA
Número de Teléfono: 952 227 228 / 637 528 409
Fax: 951 944 108
Email: doctorponce@doctorponce.com
![]()
